Bradykinin-Hypothese erklärt die Komplexität von COVID-19
Die Auswertung von über 40.000 Gendaten hat zu einer neuen COVID-19-Hypothese geführt. Forscher vermuten, dass es mehr als zehn Mittel zur Behandlung gibt, von denen die meisten leicht erhältlich und bereits als Medikamente zugelassen sind. Dazu kommt noch ein entscheidendes Vitamin, mit dem sich das Ganze noch intensivieren lässt.
Auf einen Blick
- Eine genetische Analyse mit dem Supercomputer des Oak Ridge National Laboratory hat zu einer interessanten neuen Hypothese – der Bradykinin-Hypothese – geführt, die hilft, den Krankheitsverlauf von COVID-19 zu erklären.
- Die Bradykinin-Hypothese bekräftigt auch, dass Vitamin D eine wirklich wichtige Rolle bei der Erkrankung spielt.
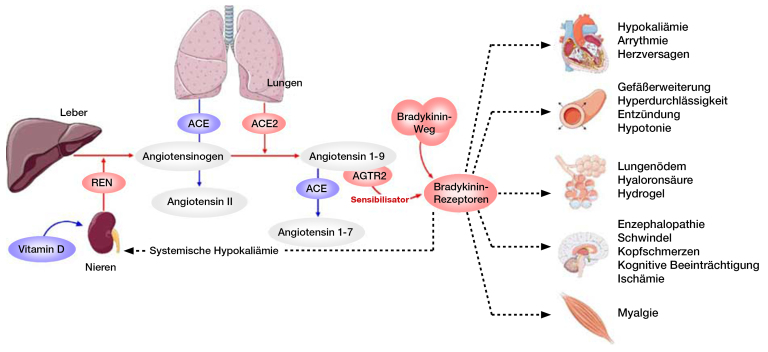
- SARS-CoV-2 infiziert nicht nur Zellen, die von Natur aus eine hohe Anzahl von ACE2-Rezeptoren aufweisen, sondern trickst den Körper auch dahingehend aus, ACE2-Rezeptoren dort hochzuregulieren, wo sie normalerweise auf niedrigeren Ebenen exprimiert werden, wie zum Beispiel in der Lunge.
- SARS-CoV-2 reguliert auch die Fähigkeit des Körpers, Bradykinin – eine Substanz, die zur Regulierung des Blutdrucks beiträgt und vom Renin-Angiotensin-System gesteuert wird – abzubauen oder aufzuspalten.
- Das Endergebnis ist ein Bradykinin-Sturm, der offenbar die Hauptursache für viele der tödlichen Wirkungen von COVID-19 ist, sogar noch mehr als die mit der Krankheit verbundenen Zytokinstürme.
- Das Virus erhöht auch die Produktion von Hyaluronsäure (HLA) in den Lungen. HLA hat die Fähigkeit, mehr als das 1.000-Fache seines Eigengewichts an Flüssigkeit aufzunehmen, und wenn es sich mit der angesammelten Flüssigkeit in der Lunge verbindet, bildet es ein dickes Hydrogel, das die Atmung sehr erschwert.
Eine genetische Analyse mit Hilfe des Supercomputers des Oak Ridge National Lab, der Summit genannt wird, hat zu einer interessanten neuen Hypothese geführt, die den Krankheitsverlauf von COVID-19 erklären hilft. In einem Artikel von Thomas Smith vom 01. September 2020 in Medium(1) wurden die Ergebnisse dessen, was heute als Bradykinin-Hypothese bezeichnet wird, überprüft.
Wie Smith berichtete, berechnete der Computer die Daten von mehr als 40.000 Genen, die aus 17.000 genetischen Proben gewonnen wurden.
»Summit ist der zweitschnellste Computer der Welt, aber der Prozess, bei dem 2,5 Milliarden Genkombinationen analysiert wurden, dauerte immer noch mehr als eine Woche. Anschließend analysierten Forscher die Ergebnisse. Es war mit den Worten von Dr. Daniel Jacobson, leitender Forscher und leitender Wissenschaftler für computergestützte Systembiologie in Oak Ridge, ein ›Heureka-Moment‹.«
Bradykinin ist eine Substanz, die zur Regulierung des Blutdrucks beiträgt und vom Renin-Angiotensin-System (RAS) gesteuert wird. In dem Buch der Academic Press über Vitamin D (das einen erheblichen Einfluss auf das RAS hat) wird erklärt:(2)
»Das Renin-Angiotensin-System (RAS) ist ein zentraler Regulator der Nieren- und Herz-Kreislauf-Funktionen. Eine Überaktivierung des RAS führt zu Störungen wie Bluthochdruck und chronischer Nierenerkrankung, den Hauptrisikofaktoren für Schlaganfall, Herzinfarkt, Herzinsuffizienz, progressive Arteriosklerose und Niereninsuffizienz.«
Die Bradykinin-Hypothese liefert ein Modell, das zur Erklärung einiger der ungewöhnlicheren Symptome von COVID-19 beiträgt, einschließlich seiner bizarren Auswirkungen auf das Herz-Kreislauf-System. Sie bekräftigt auch die Vermutung, dass Vitamin D eine wirklich wichtige Rolle bei der Erkrankung spielt.
Die Ergebnisse wurden in der Zeitschrift eLife vom 07. Juli 2020 veröffentlicht.(3) Auf der Grundlage dieser neuen Hypothese schlagen die Forscher mehr als zehn mögliche Therapien vor, von denen die meisten leicht erhältliche Medikamente umfassen, die bereits von der U.S. Food and Drug Administration zugelassen sind. Darüber später mehr.
Wie bereits in früheren Artikeln beschrieben, sind die ACE2-Rezeptoren die primären Einfallstore des Virus, da das Spike-Protein des Virus an den ACE2-Rezeptor bindet. Wie Smith erklärt,(4)
»… beginnt die COVID-19-Infektion im Allgemeinen, wenn das Virus durch ACE2-Rezeptoren in der Nase in den Körper eindringt … Es breitet sich dann im Körper aus und dringt an anderen Stellen, an denen ebenfalls ACE2 vorhanden ist, in Zellen ein: im Darm, in den Nieren und im Herz. Dies ist wahrscheinlich für zumindest einige der Herz- und gastrointestinalen Symptome der Krankheit verantwortlich.«
»Doch sobald sich COVID-19 im Körper eingenistet hat, wird es erst richtig interessant … Wie die von Summit analysierten Daten zeigen, begnügt sich COVID-19 nicht damit, einfach Zellen zu infizieren, die bereits viele ACE2-Rezeptoren bilden. Stattdessen bringt es die körpereigenen Systeme dazu, ACE2-Rezeptoren an Stellen hochzuregulieren, wo sie normalerweise auf niedriger oder mittlerer Ebene gebildet werden, unter anderem in der Lunge.«
»In diesem Sinne ist COVID-19 wie ein Einbrecher, der in Ihr unverschlossenes Fenster im zweiten Stock eindringt und beginnt, Ihr Haus zu durchwühlen. Wenn er erst einmal drin ist, entwendet er nicht nur Ihre Sachen – er öffnet auch all Ihre Fenster und Türen, damit seine Komplizen hereinstürmen und ihm helfen können, noch effizienter zu plündern.«
Zusätzlich zur Hochregulierung der ACE2-Rezeptoren im gesamten Organismus regelt das SARS-CoV-2-Virus auch die Fähigkeit des Körpers herunter, Bradykinin abzubauen oder aufzuspalten.
Das Endergebnis ist ein Bradykinin-Sturm, und nach Ansicht der Forscher scheint dies ein wichtiger Faktor für viele der tödlichen Wirkungen von COVID-19 zu sein, sogar noch mehr als die mit der Krankheit verbundenen Zytokinstürme. Wenn sich Bradykinin ansammelt, treten die ernsteren Symptome von COVID-19 auf.
Immer mehr klinische Daten deuten darauf hin, dass es sich bei COVID-19 in erster Linie um eine vaskuläre und nicht um eine respiratorische Erkrankung handelt, und eine sich ausbreitende Bradykinin-Anhäufung kann dies erklären.
Dennoch hat COVID-19 zweifellos eine respiratorische Komponente, und es scheint, dass das Virus die Lunge auf mehr als eine Weise angreift. Zunächst einmal erhöht Bradykinin die Durchlässigkeit der Gefäße. Das führt im Wesentlichen dazu, dass aus den Blutgefäßen Flüssigkeit austritt. In der Lunge verursacht dies eine Flüssigkeitsansammlung, die eine Entzündung auslösen kann, wenn auch Immunzellen in die Lunge auslaufen.
Die Summit-Daten zeigen aber auch, dass das Virus noch einen weiteren Weg nutzt, und zwar, indem es die Produktion von Hyaluronsäure (HLA) in den Lungen erhöht. HLA hat die Fähigkeit, mehr als das 1.000-Fache seines Eigengewichts an Flüssigkeit aufzunehmen, und wenn es sich mit der angesammelten Flüssigkeit in der Lunge verbindet, ist die Wirkung verheerend, da es am Ende ein dickes Hydrogel bildet, welches das Atmen fast unmöglich macht.
Wenn dies geschieht, wird – in schweren Fällen – sogar die mechanische Beatmung wirkungslos, da die Lungenbläschen einfach zu sehr mit dieser gelartigen Substanz verstopft sind, wodurch die Sauerstoffaufnahme verhindert wird.
Das bedeutet jedoch nicht, dass die Verwendung von supplementärem HLA eine schlechte Strategie ist. Problematisch wird es erst, wenn HLA bei pathologischen Zuständen wie COVID-19 lokal in hohen Konzentrationen produziert wird. Ansonsten hat es wichtige physiologische Vorteile.
SARS-CoV-2 kann auch die Herzfunktion beeinträchtigen und zu Herzrhythmusstörungen und niedrigem Blutdruck führen. Etwa jeder fünfte COVID-19-Patient, der ins Krankenhaus eingewiesen werden muss, hat eine Herzschädigung erlitten. Das Herz verfügt über ACE2-Rezeptoren, sodass SARS-CoV-2 in der Lage ist, das Herz direkt zu infizieren. Herzrhythmusstörungen und niedriger Blutdruck können ebenfalls die Folge eines Bradykinin-Sturms sein.
In einigen Fällen löst COVID-19 neurologische Symptome wie Schwindel, Krampfanfälle, Delirium und Schlaganfall aus, und auch dies lässt sich durch eine Bradykinin-Ansammlung erklären.
Bei hohen Konzentrationen kann Bradykinin zu einem Zusammenbruch der Blut-Hirn-Schranke führen, wodurch schädliche Substanzen das Gehirn überfluten können. Bradykinin selbst verursacht auch eine Durchlässigkeit der Blutgefäße. Zusammen können diese Effekte Entzündungen, Hirnschäden und eine Vielzahl von neurologischen Symptomen auslösen.
Interessanterweise berichtet Smith:(5)
»Erhöhte Bradykinin-Werte könnten auch für andere häufige COVID-19-Symptome verantwortlich sein. ACE-Hemmer – eine Klasse von Medikamenten zur Behandlung von Bluthochdruck – haben eine ähnliche Wirkung auf das RAS wie COVID-19, indem sie den Bradykinin-Spiegel erhöhen.«
»Tatsächlich stellten Jacobson und sein Team bei ihrer Arbeit fest, dass ›das Virus … pharmakologisch wie ein ACE-Hemmer wirkt‹ und die Wirkung dieser Medikamente fast direkt widerspiegelt.«
»Da COVID-19 wie ein natürlicher ACE-Hemmer wirkt, könnte es die gleichen Wirkungen auslösen, die Bluthochdruckpatienten manchmal haben, wenn sie blutdrucksenkende Medikamente einnehmen. Es ist bekannt, dass ACE-Hemmer trockenen Husten und Müdigkeit verursachen, zwei lehrbuchmäßige Symptome von COVID-19.«
»Und sie können potenziell den Kaliumspiegel im Blut erhöhen, was bei COVID-19-Patienten ebenfalls beobachtet wurde. Die Ähnlichkeiten zwischen den Nebenwirkungen von ACE-Hemmern und den Symptomen von COVID-19 stärken den Forschern zufolge die Bradykinin-Hypothese.«
Eine weitere Nebenwirkung im Zusammenhang mit ACE-hemmenden Medikamenten ist der Verlust von Geruch und Geschmack. Dies ist ebenfalls ein frühes Anzeichen im Zusammenhang mit einer SARS-CoV-2-Infektion, und es ist auch ein primäres Symptom eines Zinkmangels.
Zink spielt, wie in meinem Artikel »Swiss Policy Research empfiehlt Quercetin und Zink gegen COVID-19« erläutert, eine wichtige Rolle bei der Immunität sowie bei der Blutgerinnung, der Zellteilung, der Gesundheit der Schilddrüse, dem Geruch und Geschmack, dem Sehvermögen und der Wundheilung und kann die Virusvermehrung wirksam hemmen.
Der Bradykinin-Sturm trägt auch zur Erklärung anderer seltsamer COVID-19-Symptome bei, wie zum Beispiel »COVID-Zehen« – ein Zustand, bei dem die Zehen geschwollen und gequetscht sind. Dies kann auf undichte Gefäße zurückzuführen sein.
Wie Smith erklärt, kann dies auch ein hilfreiches Licht auf die bei COVID-19 festgestellten Unterschiede bei den Geschlechtern werfen. Frauen haben in der Regel eine niedrigere Sterblichkeitsrate als Männer. Dies ist möglicherweise darauf zurückzuführen, dass Frauen eine doppelt so hohe Konzentration bestimmter Proteine aufweisen, die am RAS-System beteiligt sind.
Für den Fall, dass Bradykinin-Stürme an den Symptomen schuld sind, gibt es eine Reihe bereits existierender Medikamente, die helfen können, Bradykinin-Stürme zu verhindern, indem sie entweder Bradykinin reduzieren oder seine Rezeptoren blockieren. In der Studie hieß es:(6)
»Mehrere Interventionspunkte (die meisten davon sind bereits von der FDA zugelassene Medikamente) könnten daraufhin untersucht werden, ob sie tatsächlich das ACE erhöhen, das BK [Bradykinin] senken oder die BK2-Rezeptoren blockieren können.«
»Icatibant ist ein BKB2R-Antagonist, während Ecallantide KLKB1 hemmt und die BK-Produktion verringert. Androgene (Danazol und Stanozolol) erhöhen SERPING1, obwohl diese wahrscheinlich wegen ihrer Nebenwirkungen nicht erstrebenswert sind, doch könnten rekombinante Formen von SERPING1 verabreicht werden, um die BK-Spiegel zu senken.«
»Es ist zu beachten, dass jede Maßnahme möglicherweise zeitlich richtig geplant werden muss, da die REN-Spiegel im Tageszyklus ansteigen und ihren Höhepunkt um 4 Uhr morgens erreichen, was mit der allgemein berichteten Verschlimmerung der COVID-19-Symptome in der Nacht korrespondiert …«
»4-Methylumbelliferon (Hymecromon) ist ein potenter Inhibitor der HAS1-, HAS2- und HAS3-Genexpression und führt zur Unterdrückung der Produktion von Hyaluronan in einem ARDS-Modell.«
»Hymecromon (4-Methylumbelliferon) ist in Asien und Europa für die Behandlung von Gallenspasmen zugelassen. Es kann jedoch Durchfall mit nachfolgender Hypokaliämie verursachen, sodass bei COVID-19-Patienten große Vorsicht geboten ist. … Timbetasin kann COVID-19-bedingte Koagulopathien reduzieren, indem es die Fibrinolyse verstärkt.«
Allerdings ist die Einnahme dieser Medikamente absolut nicht meine Empfehlung. Sie entsprechen lediglich den konventionellen, anwendbaren Strategien, sollte die Bradykinin-Hypothese richtig sein.
Warum um alles in der Welt sollten wir gefährliche Medikamente wie diese bei einer Krankheit einsetzen, für die sie nicht getestet wurden, wenn wir so viele andere, sichere, kostengünstige und hochwirksame Mittel für COVID-19 haben? Strategien wie vernebeltes Peroxid, Ozon, molekularer Wasserstoff, exogene Ketone und Quercetin mit Zink.
Die Forscher heben auch die Nützlichkeit von Vitamin D hervor und merken an: »Ein anderer Ansatz wäre die Modulation der REN-Werte durch Vitamin-D-Supplementierung …«. Vitamin D ist am RAS-System beteiligt,(7,8,9) und kann eine Verbindung namens Renin (REN) reduzieren und dadurch einen tödlichen Bradykinin-Sturm verhindern. Renin ist eine Endopeptidase, deren Funktion darin besteht, aus Angiotensinogen im Blutplasma Angiotensin 1 zu erzeugen.
»Wenn bei Ihnen ein Vitamin-D-Mangel vorliegt, wird Ihre Reninproduktion stimuliert, was Sie nach den neuesten Daten möglicherweise anfälliger für einen Bradykinin-Sturm macht.«
Mehrere Untersuchungen haben den offensichtlichen Einfluss von Vitamin D auf die Inzidenz, den Schweregrad und die Mortalität von COVID-19 hervorgehoben, und seine Auswirkungen auf das RAS bestärken die Idee, dass Vitamin D eine entscheidende Komponente in Ihrem COVID-19-Abwehrarsenal sein könnte.
Wie in dem 2004 erschienenen Artikel(10) »Vitamin D: A Negative Endocrine Regulator of the Renin-Angiotensin System and Blood Pressure« (Ein negativer endokriner Regulator des Renin-Angiotensin-Systems und des Blutdrucks) erläutert wurde, kann bei unsachgemäßer Aktivierung des RAS Bluthochdruck entstehen.
Ein Faktor, der das RAS beeinflusst, ist der Vitamin-D-Spiegel, da er die Renin-Biosynthese unterdrückt. Wenn bei Ihnen ein Vitamin-D-Mangel vorliegt, wird Ihre Reninproduktion stimuliert, was Sie nach den neuesten Daten möglicherweise anfälliger für einen Bradykinin-Sturm macht.
In einem Kommentar vom 01. November 2020 in der Zeitschrift Metabolism Clinical and Experimental(11) fordern JoAnn Manson und Shari Bassuk die Beseitigung des Vitamin-D-Mangels, um die COVID-19-Pandemie wirksam unterdrücken zu können. Sie weisen darauf hin, dass 23,3 Prozent der gesamten US-Bevölkerung unzureichende oder mangelhafte Vitamin-D-Spiegel haben, wobei People of Colour unverhältnismäßig niedrigere Werte haben als Nicht-Hispano-Weiße.
Sie führen mehrere Arten von Studien auf, die zeigen, dass ein Vitamin-D-Mangel »ein wichtiger veränderbarer Risikofaktor für COVID-19« ist, darunter folgende:(12)

- Laborstudien, die aufzeigen, wie Vitamin D dazu beiträgt, die Immunfunktion und das RAS zu regulieren und die Entzündungsreaktionen auf Infektionen zu modulieren.
- Ökologische Studien, die belegen, dass Bevölkerungsgruppen mit einem niedrigeren Vitamin-D-Spiegel oder einer geringeren UVB-Strahlenexposition eine höhere COVID-19-Sterblichkeit aufweisen(13,14,15) und dass Menschen, die als Personen mit dem größten Risiko für Krankenhausaufenthalte und Tod durch COVID-19 identifiziert wurden (People of Colour, ältere Menschen, Bewohner von Pflegeheimen und Personen mit Komorbiditäten wie Adipositas, Gefäßerkrankungen und chronischen Nierenerkrankungen), ebenfalls ein höheres Risiko für Vitamin-D-Mangel haben. Wie eine randomisierte klinische Pilotstudie,(16,17) die am 29. August 2020 online veröffentlicht wurde, ergab, wurden hospitalisierte COVID-19-Patienten in Spanien, bei denen zusätzlich zur Standardbehandlung – zu der auch die Verwendung von Hydroxychloroquin und Azithromycin gehörte – Vitamin D (Calcifediol) supplementiert wurde, signifikant seltener auf eine Intensivstation eingewiesen. Die Patienten der Vitamin-D-Gruppe erhielten am Tag der Aufnahme 532 Mikrogramm Calcifediol (entspricht 106.400 IE Vitamin D(18)), gefolgt von 266 Mikrogramm an den Tagen 3 und 7 (entspricht 53.200 IE(19)). Danach bekamen sie einmal wöchentlich 266 Mikrogramm bis zur Entlassung, Aufnahme auf die Intensivstation oder bis zum Tod. Von denjenigen, die Calcifediol erhielten, mussten nur 2 Prozent auf die Intensivstation eingewiesen werden, im Vergleich zu 50 Prozent derjenigen, die es nicht bekamen. Keine der Personen, denen eine Vitamin-D-Supplementierung verabreichte wurde, starb, und alle wurden ohne Komplikationen entlassen.
- Beobachtungsstudien, die nachweisen, dass niedrige Vitamin-D-Spiegel mit einem höheren Risiko verbunden sind, positiv auf SARS-CoV-2 zu testen und an akuten Atemwegsinfektionen zu erkranken. Zuletzt wurde in einer JAMA-Studie vom 03. September 2020(20) berichtet, dass bei positiv auf SARS-CoV-2 getesteten Personen die Wahrscheinlichkeit eines Vitamin-D-Mangels 1,77-mal höher war als bei denjenigen, die negativ auf das Virus getestet wurden.
- Randomisierte klinische Studien, die zeigen, dass Vitamin D Infektionen der Atemwege verhindert, vor allem bei Personen mit niedrigeren Vitamin-D-Spiegeln zu Beginn der Studie.
Jahrelang habe ich betont, wie wichtig es ist, den Vitamin-D-Spiegel zu optimieren, besonders im Hinblick auf die Grippesaison, und es scheint klar, dass dies ein wichtiger Schritt sein kann, um sich auch gegen COVID-19 zu schützen.
Abgesehen von allem bereits Erwähntem, hilft Vitamin D auch den Typ-II-Zellen in der Lunge bei der Produktion von Surfactant, das dabei hilft, Flüssigkeit auszuräumen. Wenn bei Ihnen ein Vitamin-D-Mangel vorliegt, ist Ihr gesamtes RAS gestört oder dysfunktional, wodurch sich Ihr Risiko sowohl für einen Bradykinin- als auch für einen Zytokinsturm erhöht.
Abschließend warnen Experten davor, dass SARS-CoV-2 im Herbst wieder auftauchen könnte, wenn die Temperaturen und die Luftfeuchtigkeit sinken und dadurch die Übertragbarkeit des Virus erhöht wird.
Jetzt ist es an der Zeit, Ihren Vitamin-D-Spiegel zu überprüfen und Maßnahmen zu ergreifen, um ihn zu erhöhen, wenn er unter 60 ng/ml liegt.
Wissen ist Macht, und das gilt besonders während dieser Pandemie. Um mehr über den Einfluss von Vitamin D auf Ihre Gesundheit im Allgemeinen und COVID-19 im Besonderen zu erfahren, lesen Sie meinen Vitamin-D-Bericht.
Dieser Artikel erschien erstmals am 14. September 2020 auf Mercola.com.
Autor: Dr. Joseph Mercola
Quelle: naturstoff-medizin.de
Wir empfehlen den Newsletter von Naturstoff-Medizin!
Quellen & weiterführende Informationen
(1) Medium, 01. September 2020.
(2) Vitamin D (Third Edition), 2011: 707-723.
(3) eLife, 07. Juli 2020; 9:e59177.
(4) Medium, 01. September 2020.
(5) Medium, 01. September 2020.
(6) eLife, 07. Juli 2020; 9:e59177.
(7) Journal of Cellular Biochemistry, 01. Februar 2003; 88(2):327-31.
(8) Journal of Nephropathology,2014; 3(2): 41–43.
(9) Vitamin D (Third Edition), 2011: 707-723.
(10) The Journal of Steroid Biochemistry and Molecular Biology, Mai 2004; 89-90: 387-392.
(11) Metabolism Clinical and Experimental, 01. November 2020; 112: 154322.
(12) Metabolism Clinical and Experimental, 01. November; 112: 154322, Tabelle 1.
(13) MedRxiv, DOI: 10.1101/2020.04.08.20058578.
(14) Northwestern.edu, 07. Mai 2020.
(15) Fox News, 07. Mai 2020.
(16) The Journal of Steroid Biochemistry and Molecular Biology, 29. August 2020 [Epub-Vorabveröffentlichung].
(17) Chrismasterjohnphd.com, 03. September 2020.
(18) Chrismasterjohnphd.com, 03. September 2020.
(19) Chrismasterjohnphd.com, 03. September 2020.
(20) JAMA Network Open, 2020; 3(9):e2019722.